Інтерлейкіни утворюють підгрупу цитокінів, клітинних месенджерних речовин, що контролюють імунну систему. Інтерлейкіни - це пептидні гормони короткої ланцюга з 75 до 125 амінокислотами. Вони в основному контролюють місцеве використання лейкоцитів у місцях запалення, але вони також можуть мати системний вплив, наприклад, викликаючи лихоманку.
Що таке інтерлейкіни?
Інтерлейкіни (Іл) є пептидними гормонами короткого ланцюга з 75 до 125 амінокислотами. Вони утворюють один з декількох підкласів цитокінів, які контролюють імунну систему. Як послаблююча речовина, інтерлейкіни мають подібний спектр використання, як інтерферони, які також утворюють підклас цитокінів.
Однак інтерлейкіни особливо спеціалізуються на контролі лейкоцитів. Деякі інтерлейкіни також виявляють системну дію тим, що можуть викликати лихоманку, наприклад, тоді як інтерферони більш спеціалізовані для захисту від вірусів і мають протипухлинними властивостями. На відміну від нейротрансмітерів, інтерлейкіни та інтерферони спеціалізуються на спілкуванні з клітинами імунної системи між собою та з клітинами тканини. Їх головна дія зазвичай відбувається локально в тканині.
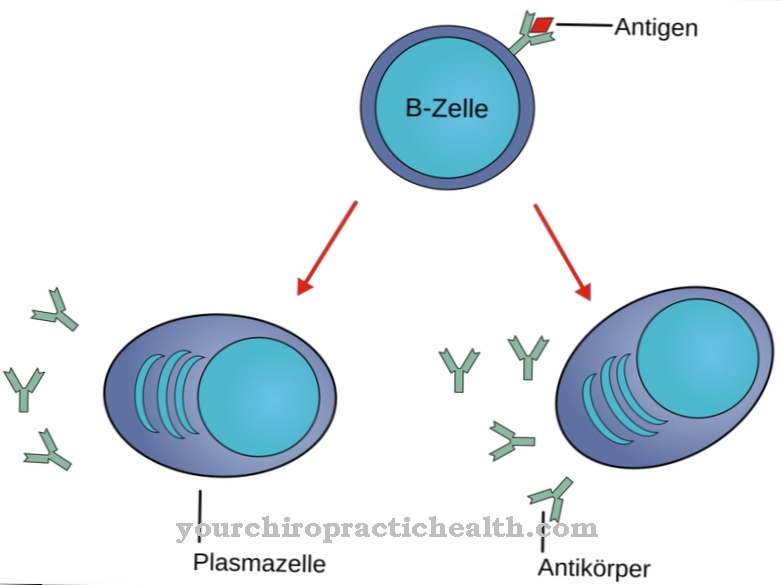
Щоб спілкуватися з клітинами імунної системи або з клітинами тканини, інтерлейкіни не повинні проникати в клітини, вони просто стикаються з певними рецепторами на клітинах, що достатньо, щоб спонукати імунні клітини розповсюджуватися, диференціюватися та ставати активними.
Функція, ефект та завдання
Кожен з більш ніж 40 різних інтерлейкінів виконує конкретне завдання. В цілому інтерлейкіни контролюють використання лейкоцитів, але також певною мірою використовують Т-хелпери, моноцити та макрофаги та інші імунні клітини.
Основні завдання - стимулювати клітини імунної системи дозрівати, рости і ділитися, тобто розмножуватися, якщо потрібно. Сюди також відноситься протилежний процес, зворотність певних імунних реакцій. Інтерлейкін-1 може викликати лихоманку при дотриманні певних умов. IL-1 разом з IL-6 і фактором некрозу пухлини є одним з так званих пірогенів. IL-2 спеціалізується на стимуляції, проліферації та диференціюванні Т-хелперних клітин, В-клітин та природних клітин-кілерів. Найважливіше завдання IL-3 - виділяти стимулюючі стимули, які дозволяють певним плюрипотентним стовбуровим клітинам дозрівати в еритроцитах, гранулоцитах або інших клітинах імунної системи.
IL-4 також має здатність передавати подразники для проліферації та диференціювання Т-клітинам, але в той же час він також пригнічує вплив на активність макрофагів. Отже, IL-4 також має протизапальну дію. Цільовими клітинами певних інтерлейкінів можуть бути стромальні клітини або фібробласти, а також усі типи клітин, що належать до імунної системи, як це стосується ІЛ-17. З метою модуляції запальних процесів у шкірі інтерлейкін-20, ймовірно, безпосередньо контролює імунну відповідь кератиноцитів у верхньому шарі шкіри.
Кілька інтерлейкінів, такі як IL-28 та IL-29, розпізнають клітинні лінії, заражені вірусами. ІЛ-24 - це, мабуть, єдиний інтерлейкін, який може розпізнати пухлинні клітини та надає пухлино-пригнічуючий ефект, пригнічуючи ріст та спричиняючи апоптоз клітин, самоіндуковану загибель клітин.
Освіта, виникнення, властивості та оптимальні значення
Більшість інтерлейкінів вивільняються клітинами з імунологічним значенням переважно в міжклітинній області, де вони можуть приєднатися до самої клітини, що виділяється, або до інших клітин імунної системи. Лише в кількох виняткових випадках спеціалізовані інтерлейкіни займають рецептори на клітинах, які не належать до імунної системи.
Виняток становить, наприклад, IL-33, який виділяється в легені та шкіру, може приєднуватися до рецепторів сімейства IL-1. Як і у випадку IL-4, IL-5 та IL-13, клітини-мішені - це переважно Т-клітини, а в деяких випадках також еозинофіли та тучні клітини. В принципі, спілкування між клітинами стоїть на першому плані з інтерлейкінами. Йдеться переважно про маломасштабну, локально ефективну комунікацію, завдяки якій у виняткових випадках досягаються системні ефекти. Деякі інтерлейкіни подібні до факторів росту, оскільки їх вплив на Т-клітини, моноцити та лімфоцити можна порівняти з впливом факторів росту.
Через високу динаміку, що виникає внаслідок зміни вимог до імунної системи, вказувати референтне значення або оптимальне значення для його появи в організмі не має сенсу. Проблеми можуть, однак, виникнути через знижену або надмірну секрецію, як це спостерігається, наприклад, при алергічних реакціях.
Хвороби та розлади
Дуже складна взаємодія окремих компонентів імунної системи спричиняє безліч можливих розладів, ослаблення імунної відповіді або надмірну реакцію на певні проблеми, що може призвести до легкої та важкої симптоматики.
Однак у деяких випадках секреція цитокінів не порушена, а проблема полягає в порушених рецепторах, до яких інтерлейкіни та інші цитокіни не можуть приєднатися. В імунній відповіді на запалення в тканині переважає IL-1. Як сигнальна речовина, що сприяє запаленню, його активність може бути патологічно підвищена, так що фагоцитозується і транспортується не тільки тканина тіла, але й здорові клітини піддаються нападу та захворювання, такі як ревматизм та остеоартрит, викликаються в суглобах. У цих випадках може допомогти антагоніст IL-1, який стримує імунну відповідь IL-1.
Антагоністи до IL-1 можуть також застосовуватися при інших аутоімунних захворюваннях, таких як хвороба Крона, МС та псоріаз. Оскільки інтерлейкіни складаються з відносно коротколанцюгових білків або поліпептидів, більшість з них також можуть перетинати гематоенцефалічний бар'єр. У деяких випадках про транспорт переймаються спеціалізовані астроцити. Навіть якщо немає прямої специфіки окремих інтерлейкінів щодо шизофренії та депресії, можна виявити чіткі зв'язки, наприклад, між гіперсекрецією IL-2 при шизофренії та ІЛ-6 при депресії. Інтерлейкіни та інші цитокіни надають сильний вплив на такі нейромедіатори, як дофамін, серотонін, адреналін, норадреналін та інші.



.jpg)
.jpg)