А Спондилодісцит З захворюваністю 1: 250 000 - це рідкісна запальна інфекція міжхребцевого диска із залученням сусідніх тіл хребців. При середньому співвідношенні 3: 1 чоловіки частіше хворіють спондилодісцитом, ніж жінки, віковий пік, як правило, у віці від 50 до 70 років.
Що таке спондилодисцит?

© freshidea - stock.adobe.com
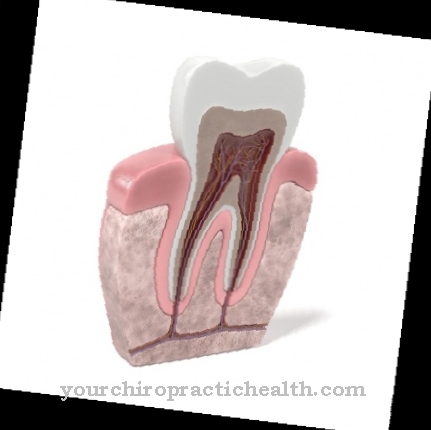
Як Спондилодісцит є рідкісним запаленням міжхребцевого дискового простору та сусідніх тіл хребців, яке, як правило, пов’язано з бактеріальною інфекцією.
Захворювання віднесено до спектру остеомієліту (запалення кісток або кісткового мозку). Спондилодисцит часто характеризується спочатку неспецифічними симптомами, через що хвороба діагностується лише через два-шість місяців у багатьох випадках. Загалом, залежно від основної причини, розрізняють ендогенний та екзогенний спондилодисцит.
У разі ендогенного спондилодисциту триггерний вогнище інфекції розташований у віддалених від тіла хребців структурах, з яких збудники колонізують одне або кілька тіл хребців за допомогою гематогенного поширення (через кров), часто вражаючи вентральні сегменти хребетного стовпа. Навпаки, екзогенний спондилодисцит викликається, серед іншого, ін’єкціями, близькими до тіла хребця, або хірургічними втручаннями.
причини
А Спондилодісцит У більшості випадків це можна віднести до первинної інфекції міжхребцевого диска бактеріями, грибками або, у рідкісних випадках, паразитами, з бактеріальною колонізацією в більшості випадків.
Найпоширеніші бактеріальні збудники - золотистий стафілокок та кишкова паличка з 30 до 80 відсотками. Крім того, спондилодісцит із запальними ревматичними захворюваннями, такими як ревматоїдний артрит або анкілозуючий спондиліт, вплив хімічних нутрій, наприклад на тлі ферментативного хемонуклеолізу, а також у рідко пов’язана з хірургічною операцією на поперековому диску (від 0,1% до 3%).
Збудники впливають на міжхребцевий диск ендогенно або екзогенно і поширюються на сусідні тіла хребців, де викликають руйнівні процеси в кістковій тканині. Ендогенний спондилодисцит викликається в багатьох випадках туберкульозом, який згодом проявляється і в скелеті або хребті (туберкульозний спондилодисцит).
Симптоми, недуги та ознаки
Спондилодисцит або запалення міжхребцевого диска проявляється через дуже різні симптоми і форми. Місце і причина запалення є визначальними для симптомів. Крім абсолютно непомітних курсів, існують і курси септичного захворювання, що загрожують життю. На початку, як правило, майже немає ніяких симптомів, так що спондилодісцит зазвичай спочатку залишається невиявленим.
Тоді може настати фаза, при якій біль швидко посилюється. Біль зазвичай виникає локально на ураженій ділянці. Це болі тиску або стукіт, які посилюються зі стресом. Біль у шийному відділі хребта часто іррадіює в шию і руки. Якщо є запалення в поперековому відділі хребта, біль часто іррадіює в ноги.
Рухливість хребта сильно обмежена. Якщо запалення поширюється, біль більше не локалізується, а зачіпає всю спину. Найбільш поширена форма спондилодісциту викликається бактеріальною інфекцією. В умовах бактеріального спондилодисциту, крім типового болю, є також лихоманка, втома та ниючі кінцівки, тобто ознаки загальної інфекції.
У рідкісних випадках можливий також неврологічний дефіцит, симптоми паралічу та сильне подразнення нервових корінців при спондилодисциті. Роздратування нервових корінців посилює всю больову ситуацію в організмі. Вони призводять до того, що біль відчувається ще сильніше на інших ділянках тіла поза реальним джерелом болю.
Діагностика та перебіг
Підозра на наявність одного Спондилодісцит є результатом характерних клінічних симптомів, таких як стукіт, падіння п’ят та стискання болю з невеликим болем без тиску, полегшення постави та біль при стоянні та під час нахилу (нахил вперед).
Діагноз підтверджується методами візуалізації (рентген, КТ, МРТ), які також дозволяють оцінити зміни хребта та запальні процеси. Крім того, особливо у гострих випадках, підвищуються маркери запалення в сироватці крові (включаючи СРБ, лейкоцити) та швидкість осідання еритроцитів (ШОЕ). У диференційній діагностиці спондилодісцит слід диференціювати від ерозивного остеохондрозу, деструкції, пов’язаної з пухлиною, анкілозуючого спондилоартриту та хвороби Шеермана.
Якщо його не лікувати, спондилодисцит може мати важкі симптоми з небезпечним для життя перебігом (близько 70 відсотків). Якщо його не лікувати, спондилодісцит також може призвести до нерухомості, псевдоартрози, неправильного розвитку та хронічного больового синдрому. Прогноз при спондилодисциті залежить від тяжкості захворювання. У багатьох випадках, особливо при прогресуючому руйнуванні тіл хребців, можуть спостерігатися посттерапевтичні скарги (включаючи руховий дефіцит, гіпостезію).
Ускладнення
Спондилодісцит в першу чергу призводить до сильних болів у ураженої людини. У більшості випадків це відбувається у вигляді ніжності. Однак вони також можуть виникати у вигляді болю в спокої і негативно впливати на сон відповідної людини. Пацієнти страждають від проблем зі сном і, можливо, від депресії або інших психічних розладів.
Спондилодисцит також може призвести до підвищення температури та загальної втоми та втоми у пацієнта. Деякі люди також худнуть і мають нічну пітливість. Якість життя хворого чесно обмежується і знижується спондилодісцитом. Лікування цієї хвороби зазвичай проводиться без ускладнень. За допомогою медикаментів симптоми можуть бути обмежені і інфекція полегшена.
Однак знеболюючі препарати не слід приймати протягом тривалого періоду часу, оскільки вони можуть пошкодити шлунок. У важких випадках спондилодісцит також може призвести до отруєння крові, що може призвести до смерті. Однак, якщо лікування буде успішним, тривалість життя пацієнта не буде негативно обмежена або скорочена.
Коли потрібно звертатися до лікаря?
Лікар необхідний у разі обмеженої рухливості, болю в кінцівках або симптомів паралічу. Біль, розлади чутливості, лихоманка та втома - це інші скарги, які потребують дослідження та лікування. Загальне нездужання, зниження фізичної та розумової працездатності та дратівливість є ознаками спондилодисциту. Необхідно звернутися до лікаря для діагностики. Потім на основі існуючих скарг складається індивідуальний план лікування.
Якщо біль присутня, ніколи не слід приймати знеболюючі препарати на власну відповідальність. Попередньо слід звернутися за консультацією до лікаря, щоб уникнути ризиків та побічних ефектів. Якщо легкий постук або тиск на уражену ділянку призводить до значного посилення симптомів, для з’ясування причини необхідні подальші обстеження. Нестійка хода, підвищений ризик нещасних випадків та уникнення рухів свідчать про захворювання.
Якщо є також поведінкові проблеми або емоційні порушення, спостереження слід обговорити з лікарем. Оскільки спондилодисцит може призвести до отруєння крові у важких випадках, існує потенційна небезпека для життя. Внутрішнє відчуття тепла або поширення наявних відхилень слід якомога швидше представити лікареві. Потовиділення або порушення сну - також поширені симптоми захворювання, такі як перепади настрою або втома. Бажано негайно звернутися до лікаря.
Лікування та терапія
Терапевтичні заходи включають в себе одну Спондилодісцит Перш за все, адекватна іммобілізація (наприклад, через ортези та / або постільний режим) та захист спеціально ураженого відділу хребта, а також антибіотико-, протигрибкова або протипаразитарна терапія.
В основі лікування бактеріального спондилодисциту лежить виявлення конкретно присутнього збудника, який можна зробити за допомогою культури крові або (внутрішньоопераційної) біопсії, а також резистограми або антибіограми. У разі вираженого гострого спондилодисциту терапію антибіотиками широкого спектру дії можна розпочати до появи резистограми, хоча при цьому слід враховувати найбільш вірогідні збудники (золотистий стафілокок, кишкова паличка).
Антибіотики вводять внутрішньовенно або парентерально (через кишечник) протягом перших двох-чотирьох тижнів. Якщо параметри запалення нормалізуються і загальний стан людини, яка постраждала, поліпшується, зазвичай це може бути переведено на пероральний прийом. Для груп ризику рекомендується продовження антибіотикотерапії.
Якщо спондилодисцит викликаний мікотичною або паразитарною інфекцією, аналогічно застосовують протигрибкову або протипаразитарну терапію. У той же час наявні больові симптоми слід відповідно лікувати анальгетиками (болезаспокійливими).
Якщо сепсис, неврологічний дефіцит, нестабільність та / або потенційні деформації можуть бути визначені в уражених відділах спинного стовпа або якщо консервативні заходи не вдали, хірургічне втручання може бути проведене для видалення вогнища інфекції, що викликає спондилодисцит (дебристінг) та стабілізації ураженого сегмента спинного стовпа (інтерпозиція чіпа ) повинні бути відображені.
Ви можете знайти свої ліки тут
➔ Ліки від болю в спиніпрофілактика
Один Спондилодісцит можна запобігти за допомогою адекватної терапії інфекційних захворювань. Цукровий діабет, ниркова недостатність, ожиріння, пухлини, туберкульоз, системні захворювання, зловживання наркотиками, захворювання серця та кровообігу, а також ВІЛ - це фактори, що зумовлюють схильність, і їх слід негайно та послідовно лікувати з метою запобігання спондилодісциту.
Догляд за ними
Оскільки спондилодисцит не може вилікувати самостійно, ураженій особі слід в першу чергу звернутися до лікаря на ранній стадії, щоб запобігти появі інших скарг та ускладнень. У багатьох випадках подальші заходи значно обмежені або навіть не доступні для постраждалих.
У більшості випадків спондилодісциту необхідно приймати різні ліки, щоб обмежити симптоми і повністю полегшити їх. Людина, яка постраждала, повинна завжди звертати увагу на правильну дозування та регулярний прийом, щоб правильно протидіяти симптомам. Якщо щось незрозуміле або у вас є якісь питання, вам слід спочатку звернутися до лікаря.
Також слід звернутися до лікаря, якщо є важкі побічні ефекти. Приймаючи антибіотики, слід зазначити, що їх не слід приймати разом з алкоголем, щоб не погіршити ефект. Крім того, регулярні перевірки лікарем дуже важливі навіть після успішного лікування. Спондилодисцит зазвичай не скорочує тривалість життя постраждалих.
Ви можете зробити це самостійно
Гостра фаза часто перевищує період 8 тижнів, незалежно від того, чи потрібно консервативне чи хірургічне лікування. Протягом цього часу необхідно дотримуватися абсолютного постільного режиму. Тому пацієнт повинен якомога швидше боротися зі стабілізуючим ортезом тулуба, щоб він міг самостійно змінити своє положення в ліжку. Крім того, ви повинні навчитися користуватися постільною рукою і як їсти на боці, тому що тривалий час сидіти і згорбитися абсолютно протипоказано. Подушки позиціонування для рельєфу хребта необхідно розміщувати під ногами через рівні проміжки часу в положенні лежачи. Крім того, пацієнт або доглядач повинні щодня перевіряти шкіру на предмет точок тиску та виразки декубітуса.
Після гострої фази більшість із них починає постійно адаптуватися до змінених фізіологічних послідовностей руху та обмежень. Для цього необхідно прагнути до оптимального лікування болю медикаментозними, фізіотерапевтичними та фізичними заходами. Можливо, знадобиться адаптувати робоче місце, наприклад, перетворивши робочий стіл у стійку.
Окрім коригування ваги, рухи, адаптовані до болю та фази, слід зосередити на нарощуванні м’язів спини та живота.Зручне перепроектування повсякденного життя означає, наприклад, що не слід піднімати вантажі понад 5 кг, не вдягати взуття на підборах і не вибирати матрац з піднятим узголів'ям.













.jpg)