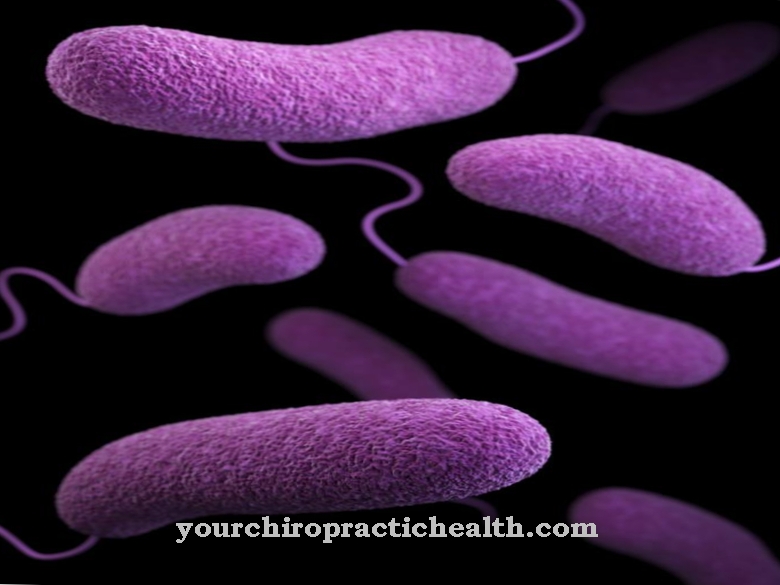
Clostridium difficile являє собою грампозитивну, стрижневу анаеробну бактерію у формі палички з відділу Firmicutes. Ендоспор колишній є одним з найважливіших нозокоміальних мікробів і може призвести до виникнення антибіотикоасоційованого коліту, особливо в клінічних умовах.
Що таке Clostridium Difficile?
Clostridium difficile - паличкоподібна, грампозитивна бактерія та належить до сімейства Clostridiaceae. C. difficile - факультативний патогенний засіб, який може призвести до небезпечного для життя запалення товстої кишки (псевдомембранозний коліт), особливо після прийому антибіотиків. Це робить його одним з найбільш релевантних нозокоміальних збудників («лікарняні мікроби»), оскільки антибіотики широкого спектру дії часто застосовуються в лікарнях, а терміни терапії антибіотиками зазвичай довші.
C. difficile - одна з облігатних анаеробних бактерій і тому не має можливості активного метаболізму в кисневмісному (оксидному) середовищі. Навіть невелика кількість кисню може бути токсичною для бактерії.
Крім того, цей тип клостридій має здатність утворювати ендоспори, дуже стійкі до різних впливів навколишнього середовища. Якщо клітина сприймає сильний стрес, починається суворо регульований процес утворення спор (спороношення). Під час спороношення вегетативна клітина утворює додатковий відділ клітин, який, крім усього іншого, захищає ДНК та важливі білки в зрілій спорі з дуже стійкою оболонкою клітин. Спора виділяється після відмирання материнської клітини і тим самим забезпечує виживання клітини.
Ця метабологічно неактивна форма стійкості означає, що такі фактори стресу, як спека, кисень, посуха або навіть багато дезінфікуючих засобів на основі алкоголю, можуть переноситись до тих пір, поки спора не може повернутися до вегетативного стану за сприятливіших екологічних умов.
Поява, розповсюдження та властивості
Clostridium difficile в основному поширений у всьому світі (всюдисущий) і зустрічається в навколишньому середовищі насамперед у ґрунті, пилу чи поверхневих водах. C. difficile може бути виявлений і в кишечнику людини і тварин. Трохи менше 5% усіх дорослих бактерій переносять бактерії в основному непомітно. На відміну від цього, зародок виявлений приблизно у 80% всіх немовлят, що робить його, ймовірно, однією з перших бактерій, що колонізують кишечник новонародженого.
Висока поширеність у лікарнях є серйозною проблемою: бактерію можна виявити у 20% - 40% усіх пацієнтів, а багато пацієнтів також відчувають нову колонізацію з C. difficile, але без розвитку симптомів негайно. Повідомляється, що частота та тяжкість зараження C. difficile за останні кілька років зросли. Дуже стійкі спори, які навіть стійкі до багатьох поширених дезінфікуючих засобів на основі спирту, мають високу стійкість до забруднень, пилу, одягу чи підлоги. Це разом із часом недостатньою гігієною у лікарнях сприяє його швидкому поширенню серед пацієнтів.
Цей високий рівень поширення стає проблематичним, коли враховувати умови гострої інфекції C. difficile. У здорових людей природна колонізація (товстого) кишечника непатогенними бактеріями (мікробіота кишечника) являє собою захист від інших, шкідливих типів бактерій. Пристосовуючись до людини та взаємодіючи з ним, ця мікробіота може певною мірою обмежувати ріст небажаних мікробів. Наша нормальна мікробіота кишечника включає бактерії родів Bacteroides, Faecalibacterium або Escherichia, а також види Clostridium, але не Clostridium difficile.
Якщо ця мікробіота частково або повністю знищена при прийомі антибіотиків, спори C. difficile можуть проростати в аноксичному середовищі товстої кишки і сильно розмножуватися.
Навіть якщо розмноження після прийому антибіотиків є найбільш частою причиною виникнення гострої інфекції, пацієнти похилого віку або імунокомпрометовані також піддаються ризику. Крім того, у пацієнтів, які приймають інгібітори протонної помпи для регулювання шлункової кислоти, існує ризик того, що бактерія не буде вбита шлунковою кислотою і потрапить у кишечник.
Зазвичай інфекція C. difficile призводить до сильної діареї та запалення товстої кишки. Якщо бактерія потрапляє в кисневе середовище через стілець, споруляція починається негайно через кисневий стрес. Після виведення та спороношення спори можуть, таким чином, легко переноситися пацієнтом іншим пацієнтам, персоналу чи різним поверхонь. У цій гострій фазі захворювання існує найбільший ризик зараження та поширення.
Ви можете знайти свої ліки тут
➔ Ліки від діареїХвороби та недуги
Clostridium difficile може викликати специфічну форму запалення кишечника за певних обставин, описаних вище (псевдомембранозний або асоційований з антибіотиками коліт). Типові симптоми включають раптовий початок діареї, лихоманку, біль внизу живота, а також зневоднення та дефіцит електролітів, пов’язаних із діареєю. Злегка пульпозна діарея протікає в легких формах, у більш важких випадках можуть виникнути небезпечні для життя запалення та набряки всього товстого кишечника (токсичний мегаколон), кишкова перфорація або отруєння крові (сепсис).
Для лікаря важливо диференціювати Clostridium difficile від інших потенційних збудників. Фактори ризику, такі як вік, імунодепресія, використання антибіотиків, інгібіторів протонної помпи або протизапальних препаратів служать важливими показниками. Разом з мікробіологічними дослідженнями та виявленням специфічних токсинів, що виробляються C. difficile, вони можуть підтвердити діагноз.
Токсини є двома основними факторами вірулентності C. difficile: TcdA (токсин A) і TcdB (токсин B). Вони значною мірою відповідають за пошкодження кишкової тканини, внаслідок чого є штами, які не виробляють токсин А, але все ж можуть призвести до важких захворювань. Крім того, дослідження показали, що токсин В є більш релевантним фактором, і його вплив підтримується токсином А.
Обидва токсини можуть проникати в епітеліальні клітини кишечника, де вони змінюють як важливі структурні білки (актини), так і сигнальні шляхи всередині клітини (різні ГТПази, які беруть участь в організації скелета актину). В результаті клітини втрачають первісну форму (зміна морфології клітин) і важливі міжклітинні зв’язки (тісні з’єднання) можуть бути зруйновані. Це призводить до загибелі клітин (апоптоз), витоку рідини і дає можливість токсинам або патогенним мікробам проникати в більш глибокі шари тканин і надалі пошкоджувати слизову оболонку. Пошкоджені клітини разом з клітинами імунної системи та фібринами утворюють типову псевдомембрану, що в ендоскопічній діагностиці може розглядатися як достатньо чітка ідентифікація інфекції C. difficile.




.jpg)
.jpg)


.jpg)